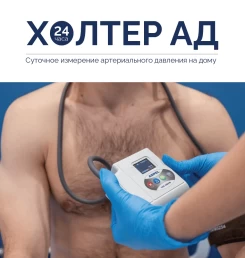
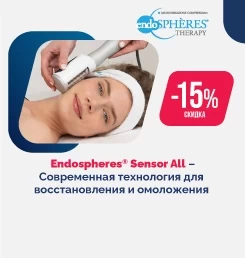
2 новых профиля с анализами, специалистами и всем необходимым, включая для справки F027 🙂↕️
Премиальная лазерная эпиляция: высокий комфорт, постоянное охлаждение и эффективные результаты на тонких волосах, в быстрых сеансах процедур.
Откройте для себя InvitroZen – приложение, которое делает медицинские услуги быстрыми, безопасными и доступными прямо в вашем кармане, с удобными записями, мгновенными бонусными баллами и онлайн-результатами сразу после готовности!
Новый тест FEMOFLOR® complex меняет подход к женскому вагинальному здоровью, обеспечивая количественный и всесторонний анализ микробиоты. Он использует технологию Real-Time PCR, что позволяет точно количественно определить лактобактерии, выявить оппортунистическую флору и обнаружить патогенные микроорганизмы и вирусы.
Full Medical Check-Up пакеты обследований для женщин, мужчин и детей.
Получите 15% скидку на онлайн-оплату медицинских анализов и пользуйтесь приоритетом в обслуживании!
А вы знали, что вы можете воспользоваться приятными скидками на медицинские анализы в Cети Здоровья Invitro Diagnostics?
Приглашаем Вас совершить виртуальный тур по Клинике Invitro Diagnostics, расположенной по адресу ул. Албишоара, 64/2
Самый комплексный тест для аллергий, который анализирует более 300 аллергенов из одного образца крови: респираторные, пищевые и сезонные, включая критические молекулярные компоненты.
Invitro Diagnostics - медицинские услуги в Молдове



Invitro Diagnostics в цифрах
лабораторных тестов
профильных врачей
лет на рынке Молдовы
филиалов по всей стране
результатов тестов в течение дня
пациентов